《中国肿瘤防治核心科普知识(2025)》——光动力疗法篇
2025 - 04 - 15
来源:

《健康中国行动—癌症防治行动实施方案(2023—2030年)》提出,到2030年,癌症防治核心知识知晓率达到80%以上。科学普及,言之有据。为保证肿瘤知识科普的权威性和严谨性,中国抗癌协会依托《中国肿瘤整合诊治指南》即CACA指南,按照疾病“防筛诊治康”的全流程管理体系,连续四年撰写了《中国肿瘤防治核心科普知识》,以CACA指南核心观点为创作源,全面推进我国肿瘤防治权威科普创作和推广。
2025年全国肿瘤防治宣传周的主题为“CACA指南,我知你知,全程管理,全息发力”。中国抗癌协会组织专家编写了《中国肿瘤防治核心科普知识(2025)》,覆盖28个瘤种、41个技术,以通俗易懂的形式为大家分享核心知识,摘取部分内容,供参阅使用。
问题1:光动力治疗的原理是什么?
核心观点:光动力治疗兼具高效性和低毒性,已成为癌症、癌前病变及部分良性疾病的革新性疗法。
观点解读:光动力治疗通过光敏剂、光源与氧气的协同作用,产生氧自由基和单线态氧,实现精准的细胞级杀伤,兼具高效性和低毒性。其核心优势在于选择性破坏病变组织,同时通过免疫激活和血管阻断实现多维度治疗法。
问题2:光动力治疗有哪些优势?
核心观点:光动力疗法具有精准靶向性、微创性与安全性、重复治疗可行性、适用于姑息治疗、与其他疗法联合协同增效的优势。
观点解读:①精准靶向性:光敏剂选择性聚集于肿瘤组织,杀伤范围精确至细胞水平,正常组织损伤极微;②微创性与安全性:无须开刀,无热损伤和骨髓抑制,治疗毒副作用低;③重复治疗可行性:癌细胞对光敏剂无耐药性,可多次治疗且不增加毒性反应;④姑息治疗价值:适用于高龄、器官功能不全患者,改善晚期癌症患者生活质量并延长生存期;⑤协同增效作用:与手术联合可清除残留病灶(如膀胱癌术后复发率降低50%~70%),与放化疗、免疫治疗联用可增强疗效。
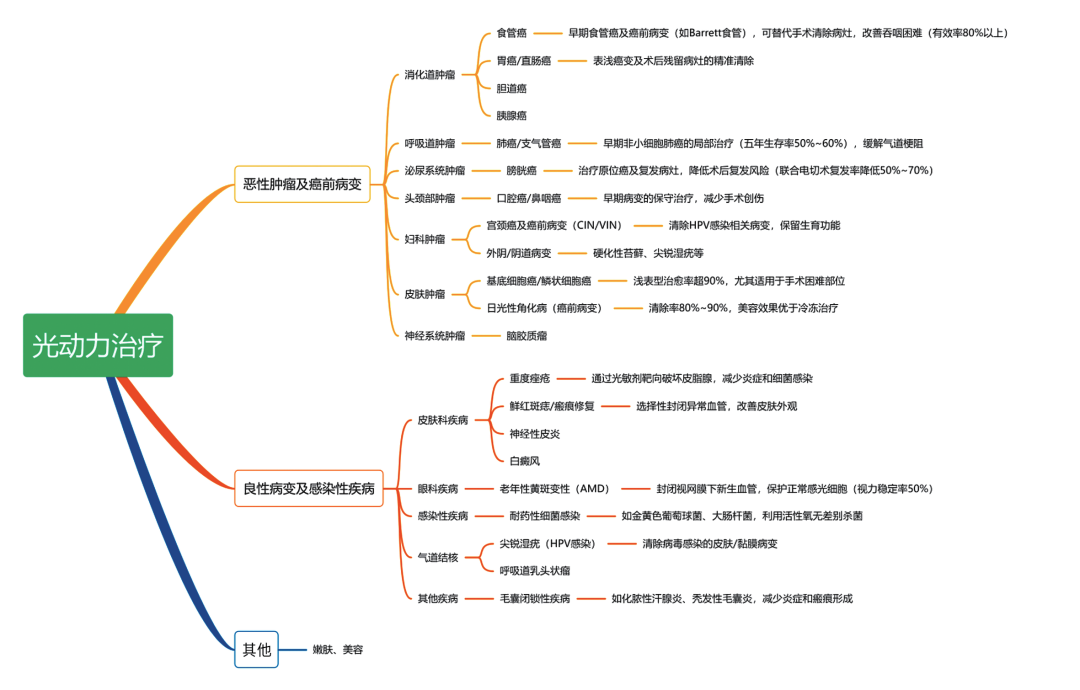
问题03:光动力治疗适用于哪些疾病的治疗?
核心观点:光动力治疗适应证广泛覆盖肿瘤性疾病、癌前病变及部分良性病变。
观点解读:
问题4:对于有肿瘤家族史或其他高危因素的人群,能否提前进行光动力相关的预防干预,若可以,应如何实施?
核心观点一:光动力疗法不用于肿瘤高危人群预防。
观点解读:光动力疗法仅用于治疗已确诊的肿瘤,目前没有证据支持其用于预防有家族史或高危因素的人群发生肿瘤,因此不推荐作为预防手段。
核心观点二:癌前病变应定期监测随访。
观点解读:对已发现的癌前病变(如息肉、不典型增生等),需定期复查和跟踪,及时处理异常变化,防止发展为恶性肿瘤。亦可早期应用光动力治疗,可达治愈效果,预防癌变。例如,食管癌的Barrett食管、皮肤癌的光化性角化病、宫颈癌的CIN病变等,可通过光动力治疗阻止其发展为恶性肿瘤,间接降低发病率。
问题5:在光动力治疗前,怎样评估患者发生光敏反应的风险,提前采取哪些措施预防光敏反应的发生?
核心观点一:全面评估过敏史、皮肤病史及光敏药物使用。
观点解读:通过询问患者是否有过敏、皮肤病(如红斑狼疮),以及是否服用可能增加光敏反应的药物(如四环素类抗生素),提前识别高风险人群,避免因药物或疾病加重光敏反应。
核心观点二:根据皮肤类型判断光敏风险等级。
观点解读:浅色皮肤(如白皙、易晒伤)患者对光更敏感,光敏反应风险高;深色皮肤患者耐受性较好。医生通过皮肤分型评估风险,针对性制订防护方案。
核心观点三:确保治疗前后环境严格避光。
观点解读:患者需在治疗后数天至数周内避免阳光直射,居家或工作环境需用窗帘遮挡强光,减少外出,防止皮肤接触紫外线或强光源引发光敏损伤。
核心观点四:指导遮光防护与高SPF防晒霜使用。
观点解读:帮助患者了解光敏反应症状和应对方法,可有效缓解患者紧张情绪。治疗周期内患者需穿戴长袖衣物、帽子、墨镜遮挡皮肤,暴露部位涂抹SPF≥50的防晒霜。
核心观点五:高风险患者个体化调整治疗方案。
观点解读:对皮肤敏感或免疫力低下的患者,医生可能减少光敏剂用量,或选择代谢更快、光敏期更短的药物,从而降低光敏反应的发生率和严重程度。
问题6:光动力诊断能否与其他传统筛查手段联合使用以提高早期肿瘤筛查效率?如何优化联合方案?
核心观点一:光动力诊断可补充影像学检查,提高病灶确认率。
观点解读:当CT或MRI发现异常但无法确定是良性还是恶性时,光动力诊断能进一步观察病灶的细胞活性,帮助医生更准确定位可疑区域,减少漏诊误诊。例如肺部阴影性质不明时,光动力可辅助判断是否为早期肺癌。
核心观点二:联合肿瘤标志物检测,降低假阳性风险。
观点解读:肿瘤标志物检测(如PSA、CA199等)可能出现假阳性,导致健康人群误判。此时用光动力诊断对标志物异常者进行针对性检查,既能快速定位可疑病灶,又能排除非肿瘤因素导致的指标异常,避免过度治疗。
核心观点三:多方法组合形成个性化筛查方案。
观点解读:根据患者风险等级灵活搭配筛查手段。如吸烟者先做低剂量CT初筛,发现结节再结合光动力诊断;有家族史者先查肿瘤标志物,异常时用光动力精查。这种阶梯式筛查既保证效率,又减少不必要的侵入性检查。
核心观点四:通过多模态联合提升早筛精准度。
观点解读:将无创检查(如血液检测、B超)与有创检查分步骤实施。先用无创方法筛选高危人群,再用光动力对有需要者进行精准检查。这种组合既能覆盖大规模人群,又能集中资源深入检查可疑病例,实现敏感性和特异性的平衡。
问题7:对于一些难以发现的微小肿瘤或隐匿性肿瘤,光动力技术在筛查方面如何发挥独特优势?
核心观点一:荧光显影定位肿瘤组织。
观点解读:光敏剂被肿瘤细胞吸收后,在特定光线照射下会发出荧光,像“荧光标记”一样让肿瘤显形。这种显影效果能帮助医生发现肉眼或普通影像难以识别的小肿瘤或隐藏的病灶,尤其适合寻找早期病变。
核心观点二:联合影像提升筛查灵敏度。
观点解读:将光动力诊断(PDD)技术与内镜等检查结合,相当于给常规检查装上“放大镜”。光敏剂的荧光信号能增强肿瘤与正常组织的对比度,让微小病灶更容易被识别,提高早期癌症的检出率。现在已有自发荧光内镜,可能不需要再注射光敏剂,使用更方便。
核心观点三:术中实时导航精准切除。
观点解读:手术时通过光敏剂荧光实时显示肿瘤边界,就像给手术刀装上“GPS导航”。不仅能准确定位肿瘤边缘,还能发现传统方法可能遗漏的隐蔽病灶,减少肿瘤残留风险,同时保护更多正常组织。
核心观点四:滞留效应增强肿瘤对比。
观点解读:肿瘤细胞对光敏剂的吸收量和滞留时间都远超正常细胞。这种特性让肿瘤在光动力检查中形成更明显的信号差异,特别适合检测普通检查容易漏诊的早期癌变或复发病灶。
核心观点五:多手段联合确保筛查精准。
观点解读:虽然光动力筛查优势明显,但需与病理活检、CT等常规检查配合使用。通过多技术互相验证,既能发挥荧光显影的高灵敏度,又能避免单一方法可能出现的误判,确保诊断结果更可靠。
问题8:不同类型的光敏剂在光动力治疗中的效果和安全性存在差异,如何根据患者的具体情况(如肿瘤类型、部位、身体状况等)选择最适宜的光敏剂?
根据光敏剂的作用机制和研发时间,可分为三代。
第一代光敏剂,代表物质:血卟啉衍生物(HpD)、卟吩姆钠(Photofrin)。特点:混合制剂,光毒性强,需避光4周以上,主要用于浅表肿瘤治疗。
第二代光敏剂,代表物质:5-ALA、二氢卟吩(如替莫泊芬)、酞菁类(如磺化铝酞菁),特点:分子结构明确,吸收波长更长(650~800纳米),皮肤光敏期缩短至24~48小时,靶向性更优。
第三代光敏剂,代表物质:纳米载体结合型(如金纳米颗粒-酞菁复合物)、靶向修饰型(如抗体偶联光敏剂)。特点:通过功能化修饰增强肿瘤选择性,结合多模态成像技术实现诊疗一体化。表浅肿瘤选穿透力强、代谢快的光敏剂,深部肿瘤需长波长激活型。目前我国批准临床用于恶性肿瘤治疗的光敏剂只有喜泊分(血卟啉衍生物),另一种是5-ALA,只批准用于皮肤及管腔内良性肿瘤或病变的治疗。
核心观点一:肿瘤部位决定用药方式,表浅用局部药,深部用静脉注射药。
观点解读:皮肤、膀胱等表浅部位可用涂抹或局部注射的ALA,药物集中在肿瘤处,全身影响小。深部或内脏肿瘤需静脉注射喜泊芬等药物,这些药能随血液到达病灶,配合光纤精准照射。
核心观点二:肝肾功能差者避开代谢依赖型,光敏感者选短效药。
观点解读:肝肾功能不全的患者,如果用需肝脏分解的光敏剂,易蓄积中毒,应选代谢不依赖肝肾的药物。对光敏感人群(如皮肤易过敏),选ALA等几小时就失效的药,降低治疗后长期怕光的风险。
核心观点三:体弱患者优先短效低毒药,复发肿瘤可试新型或联合方案。
观点解读:老年人或身体差的患者,能快速完成光动力治疗且副作用少。对放化疗无效的复发肿瘤,可尝试新型光敏剂或联合用药,提高杀伤力。
核心观点四:个性化选择需平衡疗效与安全,综合评估患者情况。
观点解读:医生需结合肿瘤类型、位置、患者年龄、健康状态等,选择既能有效灭癌又对身体伤害最小的光敏剂。例如,食管癌患者若同时有肝病,会避开伤肝的药物,改用其他类型。
问题9:光动力治疗中,如何精准控制光源的参数(如波长、功率、照射时间等),以达到最佳的治疗效果,同时减少对正常组织的损伤?
核心观点一:波长匹配光敏剂吸收峰,优先选红光或近红外光。
观点解读:不同光敏剂对光的吸收能力不同,选对波长就像给钥匙配锁,能让光敏剂高效激活。目前临床应用的喜泊分只能选用红光(630纳米),穿透力强,适合表浅或深部肿瘤,既能充分激活药物,又能减少表面组织损伤。
核心观点二:功率密度控制在120~200mW/cm2范围。
观点解读:功率太低像小火慢炖,药物无法有效激活;太高则像大火爆炒,会灼伤正常组织。这个安全范围既能保证光敏剂反应充分,又能避免高温伤害周边健康细胞。
核心观点三:总能量剂量保持120~200J/cm2,动态调整照射时间。
观点解读:总能量=功率×时间,就像阳光晒皮肤,时间太长会晒伤,太短没效果。医生会根据肿瘤大小、深度,像调闹钟一样精准控制照射时间,确保能量刚好足够杀死癌细胞。
核心观点四:个性化方案结合患者病情和实时监测技术。
观点解读:每个患者肿瘤位置、药物分布不同,治疗前用成像设备模拟照射效果,术中通过光纤探头实时监控,像导航系统一样动态调整参数,实现精准打击肿瘤。
核心观点五:遮挡防护结合药物浓度控制保护正常组织。
观点解读:用遮光片挡住健康部位,就像给眼睛戴墨镜防晒。同时控制光敏剂浓度,让药物更多集中在肿瘤区域,减少正常组织吸收,双重保障降低副作用风险。
问题10:对于一些局部晚期或复发性肿瘤,如何联合光动力治疗与其他治疗方法(如手术、化疗、放疗、免疫治疗等),发挥协同效应,提高肿瘤的控制率和患者的生存率?
核心观点一:光动力联合手术清除残留肿瘤,降低复发风险。
观点解读:手术中或术后用光动力治疗,可精准消灭肉眼看不见的残留癌细胞。对于难切除的肿瘤,术前用光动力缩小肿瘤体积,让手术更容易操作,既提高切除率又减少癌细胞残留。
核心观点二:光动力与化疗协同增强肿瘤杀伤效果。
观点解读:化疗药能帮助光敏剂更多进入肿瘤组织,同时化疗和光动力双重攻击可引发癌细胞自毁。例如顺铂等药物会放大光动力的毒性作用,两者配合能更彻底消灭癌细胞。
核心观点三:光动力联合放疗双重氧化应激杀伤。
观点解读:放疗和光动力都会让癌细胞产生大量有害氧化物,联合使用时杀伤力叠加。但需注意两者间隔时间,避免正常组织因氧化损伤过重出现溃烂等副作用。
核心观点四:光动力激活免疫,联合免疫治疗增效。
观点解读:光动力治疗后,死亡的癌细胞会释放“危险信号”,激活免疫系统识别肿瘤。此时再用PD-1抑制剂等免疫药物,可解除癌细胞对免疫细胞的抑制,形成长效抗癌保护。
核心观点五:个体化设计联合方案,动态调整保安全。
观点解读:根据肿瘤类型、位置和患者身体情况,灵活组合光动力与手术、放化疗、免疫治疗。治疗中密切监测皮肤光敏反应、器官损伤等风险,及时优化方案,在抗癌效果和安全性间取得平衡。
问题11:在光动力治疗过程中,如何实时监测治疗效果,及时调整治疗方案,以确保治疗的有效性和安全性?
核心观点一:影像学实时监测肿瘤变化和药物分布。
观点解读:通过荧光成像技术观察药物在肿瘤内的吸收和代谢情况,同时用CT、MRI等设备动态监测肿瘤体积缩小或血流变化,帮助医生判断治疗效果。影像数据能直观显示病灶反应,指导后续治疗重点区域。
核心观点二:个性化调整光剂量参数。
观点解读:根据患者体型、肿瘤位置深浅等差异,灵活调节激光照射的强度和时间。比如皮肤薄的部位减少光照时间,深层肿瘤适当增加剂量,在有效杀灭癌细胞的同时保护正常组织不被灼伤。
核心观点三:监测临床指标评估耐受性。
观点解读:治疗中持续监测心率、血压等生命体征,观察治疗部位是否出现异常红肿或剧痛。定期抽血检查肝肾功能、血细胞数量,发现药物毒性迹象时及时干预,避免发生严重副作用。
核心观点四:动态检测治疗区氧气含量。
观点解读:光动力疗法需要氧气参与化学反应,用脉搏氧饱和度仪或近红外设备实时监测肿瘤部位的含氧量。当发现缺氧时,可暂停治疗或调整光照节奏,保证足够的活性氧生成来杀灭肿瘤。
核心观点五:即时反馈优化治疗方案。
观点解读:若监测显示治疗效果不佳或出现不良反应,立即暂停治疗并重新评估。可能调整药物浓度、更换照射模式,或联合其他治疗手段(如化疗)。每次治疗都会根据实时数据微调方案,实现精准治疗。
问题12:光动力治疗后,如何通过饮食和营养支持促进患者身体的恢复,增强机体免疫力,预防肿瘤复发?
核心观点一:高蛋白饮食促进组织修复和免疫提升。
观点解读:蛋白质是细胞修复的关键材料,术后多吃鱼、瘦肉、鸡蛋、豆制品等优质蛋白,能加速伤口愈合,同时增强免疫细胞活性,帮助身体抵抗病原体,降低感染风险。
核心观点二:多摄入抗氧化维生素和微量元素。
观点解读:维生素C、维生素E和β-胡萝卜素(如柑橘、菠菜、胡萝卜)能清除体内有害自由基,保护细胞;锌、硒(如坚果、海鲜)可激活免疫系统功能,两者结合能增强整体抗病能力,预防肿瘤复发。
核心观点三:低脂饮食选择健康油脂。
观点解读:减少动物油、油炸食品等饱和脂肪,改用橄榄油、亚麻籽油等富含不饱和脂肪酸的油脂,既能减轻消化负担,又能降低炎症反应,对心血管和免疫系统有益。
核心观点四:充足饮水并远离刺激性食物。
观点解读:每天多喝水能加速代谢废物排出,维持身体正常运作;避免烟酒、辛辣或过甜食物,可减少胃肠道刺激,防止术后因消化问题影响营养吸收。
核心观点五:个性化营养方案按需调整。
观点解读:根据患者体重、消化能力等情况,由医生或营养师制订专属饮食计划,严重营养不良时可通过口服营养剂或静脉输液补充营养,确保恢复效率。
问题13:针对光动力治疗后可能出现的不良反应(如光敏反应、局部炎症等),有哪些有效的康复措施和治疗方法?
核心观点一:避光防护结合皮肤护理应对光敏反应。
观点解读:治疗后皮肤对光敏感,需严格避免阳光直射和强光源,外出穿长袖衣物、戴帽子和墨镜,并使用SPF≥30的防晒霜。若出现红肿或瘙痒,可通过冷敷或医生开具的抗过敏药物缓解症状,保护皮肤并减轻不适。
核心观点二:局部清洁与抗炎药物控制炎症。
观点解读:保持治疗部位清洁,用温和消毒剂湿敷防止感染。根据炎症程度,医生可能开具非甾体抗炎药(如布洛芬)或局部激素药膏,帮助减轻红肿、疼痛,促进伤口恢复。
核心观点三:分级止痛策略缓解疼痛。
观点解读:轻度疼痛可通过冰敷或口服普通止痛药(如对乙酰氨基酚)缓解;中重度疼痛需遵医嘱使用更强效的镇痛药物,避免自行用药过量或错误处理。
核心观点四:心理疏导减轻治疗焦虑。
观点解读:不良反应可能引发患者焦虑或情绪低落,医护人员或心理咨询师通过心理疏导帮助患者调整心态,减少心理压力,增强康复信心。
核心观点五:专业医疗指导确保措施安全。
观点解读:所有康复措施需在医生指导下进行,例如抗炎药物和镇痛药的剂量需根据个体情况调整,避免自行用药导致副作用或延误病情。
问题14:部分患者在光动力治疗后可能会出现心理问题,如焦虑、抑郁等。怎样对患者进行有效的心理干预,帮助他们树立信心,积极面对疾病和康复过程?
核心观点一:健康教育减少治疗未知恐惧。
观点解读:通过讲解治疗原理和副作用,让患者清楚每个步骤和可能出现的情况。
比如提前告知治疗后皮肤避光期,患者就不会因突发红肿而慌乱,减少因“不了解”产生的焦虑,增强治疗配合度。
核心观点二:心理支持疏导负面情绪。
观点解读:专业心理咨询师帮助患者说出内心的害怕或担忧,家属多陪伴倾听,医护人员用鼓励的话语安抚情绪。这些支持能让患者感到被关心,缓解孤独无助感,建立安全感。
核心观点三:认知行为疗法调整消极心态。
观点解读:引导患者纠正“治不好”等错误观念,例如用成功康复案例鼓励患者,教他们记录每天好转的小细节(如疼痛减轻),把注意力从疾病转移到积极变化上,逐步建立信心。
核心观点四:放松训练缓解身心压力。
观点解读:教患者简单的放松技巧,比如吸气4秒、屏住呼吸4秒、呼气6秒的深呼吸法,或逐步放松手部、肩颈肌肉。每天练习10分钟,能快速降低心率和焦虑感,改善睡眠质量。
核心观点五:社会支持减轻孤独感。
观点解读:让患者加入病友群,互相分享康复经验,比如如何护理光敏感皮肤。家人陪同散步、聊天,让患者感受到自己不是独自面对困难,从而更有勇气坚持治疗。
核心观点六:个体化方案提升干预效果。
观点解读:针对不同情况灵活调整方法,比如对严重失眠患者,短期使用助眠药物。量身定制的干预能精准解决患者痛点,加速心理康复。
问题15:康复期间,如何制订合理的随访计划,通过定期的检查和评估(如影像学检查、实验室检查等),及时发现肿瘤的复发或转移,以及治疗后的远期并发症?
核心观点一:随访频率分阶段调整,前2年最密集,5年后每年一次。
观点解读:治疗后前2年复发风险较高,需每3~6个月检查一次;3~5年风险降低,改为半年到一年一次;5年后保持每年复查。这种阶梯式安排既避免过度检查,又能及时发现问题。
核心观点二:每次随访必须包含病史询问和体格检查。
观点解读:医生会详细询问身体变化、生活状态和心理情况,配合全身检查(如触诊、听诊)。这些简单操作能快速发现异常症状(如疼痛、体重下降),为后续检查提供方向。
核心观点三:实验室和影像学检查需定期交替进行。
观点解读:血常规、肿瘤标志物等抽血项目每次随访都要做,能反映身体代谢和肿瘤活动。影像检查(如CT、超声)每年至少做一次,相当于给身体拍“全景照”,精准定位可疑病灶。
核心观点四:重点监测光动力治疗相关皮肤反应和器官损伤。
观点解读:治疗后皮肤可能对阳光敏感,需定期检查红斑或瘢痕情况;部分患者可能出现肺纤维化等深层损伤,需联合专科医生评估呼吸功能,及时干预防止恶化。
核心观点五:根据原发肿瘤类型定制个性化检查方案。
观点解读:不同肿瘤的复发特征不同,例如肝癌需重点查甲胎蛋白和腹部增强CT,肺癌则需关注胸部CT和特定基因突变。医生会根据最初病情组合最有效的检查“套餐”。
文章转载自中国抗癌协会科普平台

